¿INFARTO AGUDO DE MIOCARDIO, SCASEST, SCACEST, IAMCEST, ANGINA INESTABLE ?: Un galimatías difícil de comprender.
En la práctica habitual de la cardiología no es infrecuente la siguiente pregunta:
Doctor ¿Qué es un SCACEST? Yo sabía que existía la angina de pecho y el infarto de miocardio. Mi padre ha ingresado en una Unidad Coronaria por un fuerte dolor en el pecho y, al darle el alta, en el diagnóstico pone que ha tenido un SCACEST y no sé lo que es.
El diagnóstico clásico del infarto de miocardio se realizaba si se daban dos de estas tres condiciones: 1. Dolor anginoso típico de larga duración, superior a 30-40 minutos; 2. Cambios sugerentes en el electrocardiograma; 3. Elevación en sangre de enzimas (GOT, CPK-MB), al salir desde las células miocárdicas muertas. Los infartos se clasificaban en transmurales (afectaban a todo el grosor de la pared del ventrículo) o subendocárdicos (una parte)
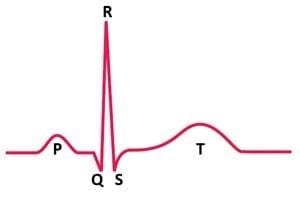
Trazado electrocardiográfico normal: la onda P corresponde a la estimulación de las aurículas. El complejo QRS al de los ventrículos y la T a la recuperación de los ventrículos.
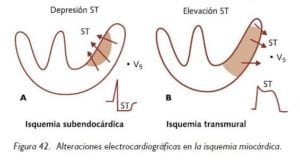
En la fase inicial del infarto de miocardio la línea que une el complejo QRS y la onda T (segmento ST) asciende. En las horas o días posteriores se hace más profunda la onda Q, el segmento ST vuelve a su posición inicial y la onda T se invierte (infarto transmural o con onda Q).
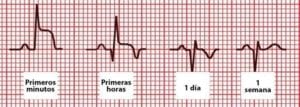
Pueden existir infartos sin que aparezca la profundización de la onda Q (infartos subendocárdicos o infartos no Q).
El término síndrome coronario agudo (SCA) se utiliza, en la actualidad, para describir un complejo de síntomas que resulta de isquemia miocárdica (dolor retroesternal opresivo, irradiado a mandíbula, espalda y extremidad superior izquierda, con sudoración fría e intenso malestar) aguda con o sin infarto (IM). El término infarto de miocardio se utiliza para describir un episodio de isquemia que acaba en necrosis (muerte) de células miocárdicas.
SCA incluye los diagnósticos de angina inestable, infarto sin elevación del ST (IMSEST) e infarto con elevación del segmento ST (IMCEST).
Te puede interesar...
Estos son los últimos artículos de nuestra web.
La publicación por parte de la European Society of Cardiology (ESC) y del American College of Cardiology (ACC), en el año 2000, redefinió el infarto agudo de miocardio y propuso una nueva clasificación clínica del síndrome coronario agudo (SCA), que adopta dos formas: el denominado síndrome coronario agudo con elevación de ST (SCACEST) y el síndrome coronario agudo sin elevación de ST (SCASEST).
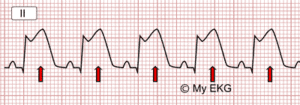
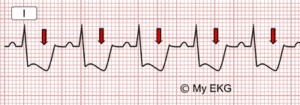
El primer término, SCACEST, se corresponde con el infarto agudo de miocardio transmural (IAM); el segundo término, SCASEST, abarca dos entidades clínicas bien diferentes: la angina inestable (AI) y el infarto agudo de miocardio sin onda Q (IAM no Q) con distinta repercusión tanto en el pronóstico, manejo clínico, epidemiológico, como socioeconómico.
clasificación actual de los síndromes coronarios agudos (SCA) permite agrupar a los pacientes en dos bloques diferenciados con un tratamiento definido: reperfusión (angioplastia, stent o cirugía coronaria) en el menor tiempo posible en los SCA con elevación del segmento ST y terapia antitrombótica y antiisquémica en los SCA sin elevación del segmento ST (SCASEST).
Mientras que en el SCACEST se produce rotura de placa y trombo oclusivo total, razón por la que es necesaria la realización de una coronariografía y la apertura de la oclusión lo antes posible, en el SCASEST el hecho fisiopatológico fundamental es la rotura de placa y la formación de un trombo no oclusivo. En estos enfermos, además del tratamiento descrito, se precisa de un diagnóstico precoz para evitar el riesgo de muerte o de infarto transmural.
Sin embargo, la enfermedad coronaria no es sino un «continuo» desde la angina estable hasta el infarto agudo de miocardio (IAM) con onda Q, pasando por la angina inestable y el IAM no Q, que son los dos componentes del SCASEST. En la actualidad el diagnóstico de infarto de miocardio (transmural o sin onda Q) sigue los mismos parámetros que antiguamente, aunque existen marcadores enzimáticos más sensibles, como las troponinas.
José María Maroto Montero
Doctor en Medicina. Cardiólogo
Coordinador de la Unidad de Rehabilitación Cardíaca del IRF La Salle


