La enfermedad de Dejerine Sottas y su abordaje desde la fisioterapia
En un post anterior hablamos de las enfermedades neuromusculares y hoy queremos hablar concretamente de la enfermedad de Dejerine Sottas y su abordaje desde la fisioterapia.
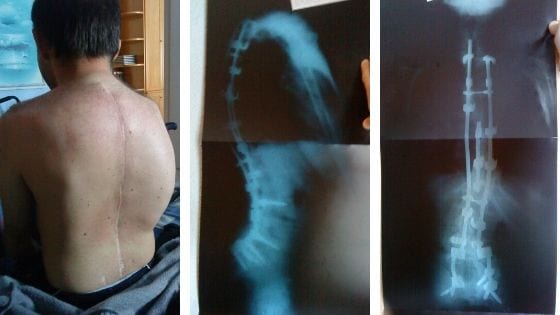
Se trata de una afectación degenerativa, en la que la musculatura se va atrofiando al ir perdiendo progresivamente la inervación. De este modo la persona va perdiendo desde la motricidad fina y la sensibilidad hasta la marcha y el control de tronco, sufriendo progresivamente contracturas y deformidades que merman su calidad de vida. Debido a esto, la mayoría de las ocasiones, deben someterse a intervenciones de fijación de columna con los objetivos de evitar una escoliosis progresiva y de otorgar al paciente una mayor estabilidad de tronco.
En lo referente al tratamiento físico, no hay un procedimiento estandarizado de abordaje en Dejerine Sottas. Cuando el afectado aún tiene pocos años de edad, se estimula y se trabaja con los objetivos de que el niño adquiera los niveles motrices idóneos y se prevengan las contracturas y deformidades ortopédicas. A medida que se va haciendo mayor, los objetivos principales son el mantenimiento físico, junto con la máxima autonomía e independencia del sujeto (1).
En los estudios encontrados queda patente que la rehabilitación en personas con este tipo de neuropatía se ha centrado en el tratamiento sintomático y en el tratamiento con ejercicios, con poco consenso en la bibliografía respecto si son más eficaces los programas de fortalecimiento o de resistencia.
Los programas de fortalecimiento habitualmente incluyen ejercicios de resistencia progresiva con contracción repetida de músculos específicos. Éstos pueden ser isométricos, isotónicos o isocinéticos (2). Los programas de resistencia suelen basarse en un aumento gradual de la duración y la intensidad de la actividad aeróbica o en el uso de la repetición múltiple de contracciones a baja resistencia (2, 3)
Los pacientes no están seguros de cuanto ejercicio deben realizar y suelen ser bastante aprensivos debido a que, al tratarse de una neuropatía crónica, la tolerancia al ejercicio disminuye. Además, en algunos pacientes donde la debilidad y la atrofia son muy marcadas, las articulaciones pueden encontrarse en desventaja mecánica y el ejercicio puede producir lesiones en tejidos blandos (2).
En lo que sí hay consenso, es en que hay que respetar la fatiga (4) y en que este tipo de programas de ejercicios gradual ha demostrado ser eficaz al mejorar el rendimiento funcional y puede ser apropiada la participación de personas con síndrome de fatiga crónica. Además, las pruebas indican que el ejercicio puede mejorar el estado de ánimo o la percepción de la salud y la fatigabilidad (3, 4, 5).
Uno de los ensayos primarios encontrados (3) mostró una mejoría en la fuerza (extensión de rodilla isocinética) y una reducción significativa del tiempo para una caminata de 6 metros a las 24 semanas después de comenzar el ejercicio.
Compararon un grupo control con otro al que se le aplicó un programa de entrenamiento de fuerza durante 8 semanas mediante ejercicios de fortalecimiento. Se trataba de ejercicios de fuerza que consistían en flexo-extensión de rodilla y abducción-extensión de cadera con pesas adaptadas a su fuerza.
No se observaron otras mejoras significativas en el tiempo observado al calificar las actividades funcionales, ni en la duración de la contracción sostenida (al 80% submáximo) ni tampoco mejoría en la flexión de rodilla.
Otro ensayo (6) comparaba al grupo control con otro grupo de pacientes con neuropatía periférica crónica al que se le aplicaba un programa de ejercicios de acondicionamiento aeróbico junto con ejercicios de resistencia progresiva. El resultado fue una mejora en la fuerza muscular, pero sin cambios significativos en otros parámetros como la fuerza de agarre de la mano, la capacidad pulmonar vital forzada, el tiempo en recorrer una distancia determinada y el cuestionario SF36.
Otro estudio (7) se centró en el entrenamiento del equilibrio dinámico en pacientes con NHSM. Se desarrollaron 12 sesiones que consistían en cinesiterapia pasiva, ejercicios de fuerza y de equilibrio dinámico en bipedestación. En el grupo control el fisioterapeuta trabajaba él sólo con el paciente y en el grupo experimental empleaba un bipedestador. Los resultados se midieron mediante la “Escala de equilibrio de Berg” encontrándose mejoría en ambos grupos por igual. También ambos grupos mejoraron en el test Up&Go, siendo la mejoría más acusada en el grupo experimental.
Un cuarto ensayo (8) comparaba ejercicio de resistencia progresiva y ejercicios de equilibrio con ejercicios no terapéuticos. Los ejercicios no terapéuticos consistían en ejercicios de resistencia progresiva de grupos musculares de un miembro superior para que no influyera en los resultados a valorar (alcance funcional, escala de equilibrio en actividades, postura unipodal, postura tándem). Hubo mejoría en de apoyo unipodal y en tándem.
En otro ensayo (9) se probó la combinación de creatina oral junto con ejercicio. Éste último consistía en un programa de 12 semanas de ejercicio domiciliario de intensidad moderada. Los ejercicios se basaban en flexo-extensión de codo y rodilla contra resistencia y para evidenciar los resultados se consideraba el tiempo al pasar de sedestación a bipedestación. Se observó que la administración de creatina junto con entrenamiento provocaba un aumento de las fibras musculares tipo II y una disminución de las fibras musculares tipo I y que esto repercutía negativamente en el tiempo que se tardaba en paso de sedestación a bipedestación. Se obtuvo progreso en la fuerza muscular máxima isométrica, siendo esta mejoría más acusada en pacientes varones. Pero no hubo resultado significativo en cuanto a la tolerancia al ejercicio y a la mejora en las actividades de la vida diaria (AVD).
Un último ensayo (10) diseñaba un programa de entrenamiento domiciliario durante 12 semanas. Se entregaba un video a los pacientes con las instrucciones de los ejercicios. Éstos eran de resistencia progresiva mediante el uso de muñequeras y tobilleras ajustables con peso, con el objetivo de mejorar la fuerza y la independencia en las AVD.
Desde la unidad de rehabilitación neurológica del IRF La Salle os animamos a probar nuestros tratamientos, siempre basados en la evidencia científica y los recursos con los que contamos (piscina, posturógrafo, BTS, etc.), además de nuestra manera de trabajar en equipo.
Laura Andrés Balsera.
Fisioterapeuta Unidad de rehabilitación neurológica
BIBLIOGRAFÍA:
(1). 17. Young P, Jonghe P, Stögbauer F. Tratamiento para la enfermedad de Charcot-Marie-Tooth. Biblioteca Cochrane Plus. 2008.
(2). White CM, Pritchard, Turner-Stokes L. Ejercicio para personas con neuropatía periférica. Biblioteca Cochrane Plus 2008.
(3). Lindeman E, Spaans F, Reulen J, Leffers P, Drukker J. Progressive resistence training in neuromuscular patients. Effects on force and surface EMG. Journal of Electromyography and Kinesiology 1999;9:379-384.
(4). Merkies ISJ, Schmitz PIM, Samijin JPA. Fatigue in polyneuropathies. American Academy of Neurology 1999;53(8):1648-54.
(5). Mc Auley, Blissmer B, Marquez DX, Jerome GJ, Kramer AF, Katula J. Social relations, physical activity and well-being in oldr adults. Preventative Medicine 2000;31(5):608-17.
(6). Ruhland J, Shields R. The effects of a home exercise programme on impairment and healtk related quality of life in people with chronic peripheral neurpathies. Physical therapy 1997;77(10):1026-39.
(7). Matjacic Z, Zupan A. Effects of dynamic balance training during standing and stepping in patients with hereditary sensory motor neuropathy. Disability and Rehabilitation 2006;28(23):1455-1459.
(8). Richardson J, Sandman D. A focused exercise regime importes clinical measures of balance in patienets with peripheral neuropathy. Archives of Physical Medicine and Rehabilitation 2001;82:205-9.
(9). Cheryl A, Smith PhD, Robert D, Gutmann L. Effects of exercise and creatine on myosin heavy chain isoform composition in patients with Charcot-Marie-Tooth disease. Muscle & Nerve 2006;34:586-594
(10). Robert D, Chetlin RD, Gutmann L, Tarnopolsky M. Resistence training effectiveness in patients with Charcot-Marie-Tooth disease: Recommendations for exercise prescription. Archives of Physical Rehabilitation 2004;85:1217-23.